Dermatite atópica é uma doença inflamatória da pele comum que tipicamente começa na infância e está geralmente associada a outras doenças atópicas como asma, rinoconjuntivite alérgica, alergias alimentares e esofagite eosinofílica.
Etimologia
- The term "atopy" comes from the Greek words "a-" meaning "without," and "topos" meaning "place" or "location." The term was first coined by British allergist Dr. Arthur Coca in 1923 to describe a predisposition to developing allergic reactions, particularly those affecting the skin and respiratory system.
- Dr. Coca observed that some individuals seemed to have an inherent tendency to develop allergies, even in the absence of a clear environmental trigger. He believed that this predisposition was related to a "lack of place" in the body's immune response, and thus coined the term "atopy" to describe this condition.
- Segundo World Allergy Organization, “atopia” relaciona-se com a presença de anticorpos IgE a alérgenos no soro
- Dermatite atópica extrínseca, IgE mediada ou alérgica, a verdadeiramente atópica pela definição
- Dermatite atópica intrínseca, não IgE mediada, não alérgica ou intrínseca, pode incluir 20-30% dos doentes
- Esta distinção não é estanque e não podem ser consideradas doenças separadas
Epidemiologia
- 10-30% das crianças, 2-10% dos adultos
- Menor prevalência em áreas rurais e de baixo rendimento
Etiologia e Fisiopatologia
A dermatite atópica tem uma etiologia multifatorial, com fatores genéticos e ambientais
- Genetic factors
- Fatores genéticos responsável por ~90% da suscetibilidade se early onset AD
- 2 tipos de genes
- Relacionados com a barreira cutânea
- Mutação filagraina: também implicada na ictiose vulgar
- Mutations in SPINK5 gene: também implicada na síndrome the Netherton
- Relacionados com a resposta imune
- Wiskott-Aldrich Syndrome
- Environmental factors
- Allergens, irritants come to the epidermis
- Grass pollen
- House dust mite
- Xenobiotics: air pullutants (No2, formaldehyde, already exposure in utero relevant)
- “Atopenos” → antigénios capazes de provocar uma hipersensibilidade IgE (ex. dust mite - dermatophagoides pteronyssinus)
A patogénese da dermatite atópica tem 3 categorias principais
- Immune dysregulation (“chicken or the egg” - outside-in VS inside-out hypothesis)
- Immunological dominance of the Th2 response
- IL-13, IL-4 - o receptor destas citocinas é bloqueado pelo Dupilumab
- IL-5
- IL-31 “itch cytokine” - directly induces pruritus, levels correlate with AD severity (também presente no prurigo nodularis)
- These cytokines act intracellularly through JAK-STAT pathway
- Recruitment of Th1, Th17 cells later more chronic stage of the disease
- Th17: psoariasis like skin lesions
- Th1: chronic stage
- Also involved: innate lymphoid cells type 2, mast cells, basophils
- Upregulation of allarmins (TSLP - thymic stromal lyphopoetin - the “master switch of allergic inflammation”, IL-33, IL-10)
- Feedback to the keratinocytes that leads to more inflammation, production of IgE, recruitment of eosinophils
- Amamentação natural na infância diminui o risco
- Disfunção da barreira cutânea
- Filaggrin 1 (FLG) gene mutation
- Gene responsible for the production of the Fillagrin protein, which is a major component of natural moisturizing factor
- A pro-filagrina está nos grânulos de querato-hialina do estrato granuloso. É desfosforilada e clivada em várias unidades de filagrina funcional.
- A filagrina atua dentro do corneócito, agregando os filamentos de queratina do citoesqueleto e compactando-os em macrofibrilhas
- Filaggrin é catabolizada em:
- Ácido urocanico (UCA): absorve UV, sobretudo UVA (~345 nm).
- Ácido pirrolidona-carboxílico (PCA): humectante higroscópico.
- Produtos da degradação contribuem para:
- Fotoprotecção.
- Fator de hidratação natural (NMF).
- Mutações nesta proteína também levam a ictiose vulgar
- Autosomal semi-dominant fashion - In 30% of patients it is a monogenic disorder!
- FLG mutations are inherited in an autosomal dominant manner, which means that a single copy of the mutated gene from one parent is sufficient to cause the condition. However, the inheritance pattern of FLG mutations can also be described as incomplete dominant, because individuals who inherit two copies of the mutated gene (one from each parent) tend to have more severe symptoms than those who inherit only one copy.
- Associated with early onset disease (infancy or early childhood)
- Lípidos do stratum corneum
- Menos secreção dos corpos lamelares do estrato espinhoso
- Decreased antimicrobial peptides
- Alteração do microbioma
- The human body contains over 10 times more microbial cells than human cells, with a total weight up to 1.5kg
- Most bacteria are beneficial
- Factors contributing to microbiome variations: environment, sex, age, host genotype, lifestyle, diseases
- Influences epigenetic regulation
- S. aureus
- Superantigens by s. aureus may contribute to Th2 response
- Malassezia
- Head and neck dermatitis associated with IgE agains malassezia
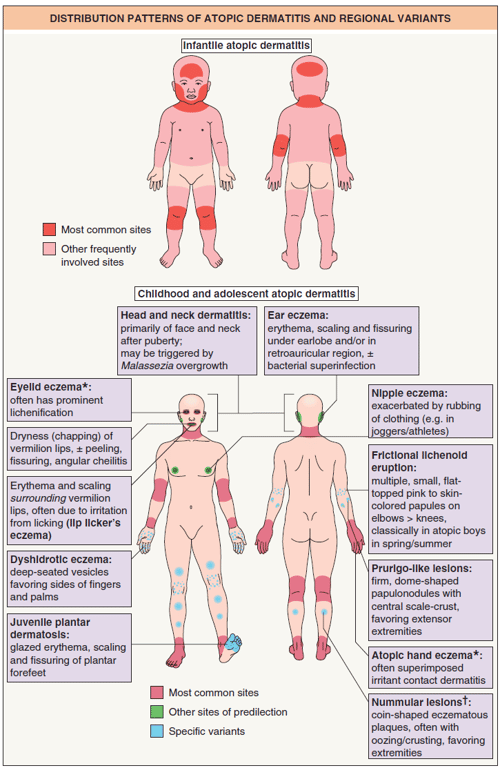
Apresentação clínica
- Evolução pela idade
- Início pelo menos depois dos 2 meses. Por isso, à nascença é impossível ter eczema atópico
- Início precoce (geralmente antes dos 2 anos)
- Se os pais tiverem dermatite atópica, a probabilidade de persistir na idade adulta é maior
- Late onset: after puberty
- Atopic dermatitis in the elderly: after 60 years old
- Pode ter a variante tipo prurigo nodular
- Bollognia: Essential features: must be present and are sufficient for diagnosis
- Pruritus
- Rubbing or scratching can initiate or exacerbate flares (“the itch that rashes”)
- Often worse in the evening and triggered by exogenous factors (e.g. sweating, rough clothing)
- Typical eczematous morphology and age-specific distribution patterns (atopic march)
- Morphology
- Acute eczema
- edematous, erythematous papules and plaques
- vesiculation, oozing, serous crusting
- more in infantile AD
- Subacute eczema
- Erythema, scaling, variable crusting
- Chronic eczema
- Adolescent/adult
- lichenification, scale
- prurigo-like lesions
- perifollicular accentuation
- Age-specific distribution
- Infancy/Lactente
- Facial and scalp dermatitis
- Poupa a face central (particularmente a ponta do nariz)
- Spares diaper area (more humidity and diaper blocks scratching)
- Toddler/criança
- Extensor surfaces (from crawling and friccion)
- Depois, nas flexuras
- Adolescente/Adults:
- Flexural
- Head & neck (more than in children)
- Denie Morgan folds
- Head and neck dermatitis: Malassezia yeasts that colonize the head and neck area may represent an aggravating factor. R/ itraconazol, fluconazol
- Eczema perioral: cheilitis sicca, Lip-licker’s eczema, angular cheilitis
- Eczema do pavilhão auricular - por baixo do lobo e região retroauricular
- Eczema mãos
- Dyshidrotic eczema
- Atopic hand eczema
- worse in winter (triggered by hand washing and irritant exposure)
- Eczema Pé
- Juvenile plantar dermatosis
- worse by heat, sweat an occlusive shoes
- Eczema do mamilo
- Erupção liquenoide friccional
- Multiple, small, flat-topped pink to skin colored papules on elbows >kneews
- Classicaly atopic boys in spring/summer
- Prurigo-like lesions → prurigo form of Atopic Dermatitis
- Eczema numular
- Chronic or relapsing course
- Important features: seen in most cases, supportive of diagnosis
- Onset during infancy or early childhood (não é OBRIGATÓRIO - algumas pessoas desenvolvem mais à frente na vida)
- Personal and/or family history of atopy
- Asthma
- Allergic rhinitis
- Atopic dermatitis
- Esofagite eosinofílica
- Food allergy
- Hey fever
- Elevated serum IgE (não é obrigatório testar e não se não tiver não exclui)
- Atopic Stigmata: associated features suggestive of the diagnosis, but less specific
- Xerosis - dry skin with fine scale in areas without clinically apparent inflammation, often leads to pruritus
- Pityriasis alba
- low grade eczematous dermatitis that disrupts transfer of melanosomes from melanocytes to keratinocytes.
- Typically on the face, especially on the cheeks
- Keratosis pilaris
- Follicular prominence (DDx: folliculotropic T cell lymphoma)
- filaggrin deficiency associated
- R/ keratolytic agents, retinoids, PDL (to treat erythema)
- Hiperlinearidade palmar e plantar
- filaggrin deficiency associated
- Ichthyosis vulgaris
- filaggrin deficiency associated
- Lichenification, prurigo lesions
- Anterior neck folds
- Horizontal folds across the middle of the anterior neck
- Hertoghe sign
- Absence or thinning of the lateral eyebrows
- Periocular/Ocular findings
- Ocular
- recurrent conjunctivitis
- atopic keratoconjunctivitis (adults)
- vernal keratoconjunctivitis (children) - has cobblestone-like papillae on the upper palpebral conjunctiva
- subcapsular cataract;
- anterior - more specific to AD
- posterior - more common
- keratoconus
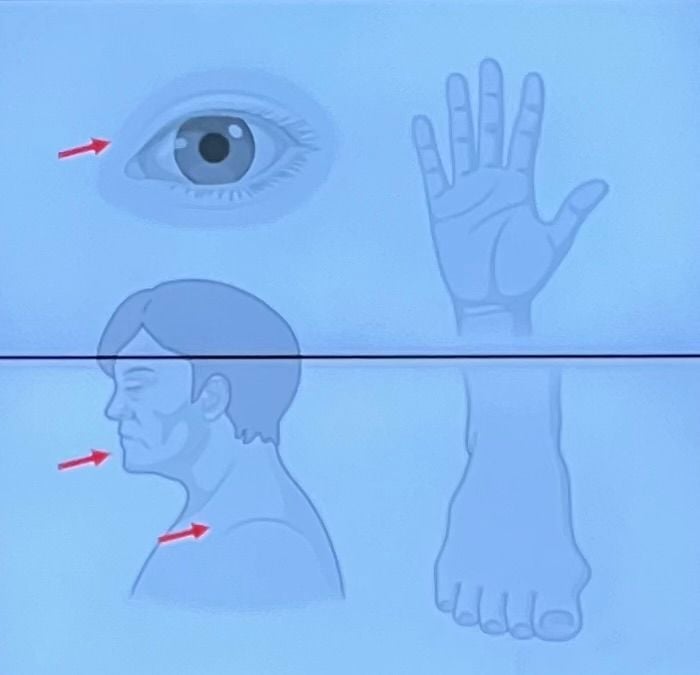
- periorbital changes:
- Dupla prega Dennie Morgan
- Congestão venosa → Darkening, olheiras
- Lichen striatus
- Atypical vascular responses
- white dermographism
- stroking the skin leads to a white streak that reflects excessive vasoconstriction
- Most apparent on the forehead
- midfacial pallor
- delayed blanch
- Triggers
- Climate: extremes of temperature (winter or summer), low humidity
- Irritants: wool/rough fabrics, perspiration, detergents, solvents (dermatite de contacto irritativa ou alérgica)
- Infections: cutaneous (e.g. Staphylococcus aureus, molluscum contagiosum, herpes simplex virus) or systemic (e.g. URI)
- Environmental allergies: e.g. to dust mites, pollen, contact allergens
- Food allergies:
- Trigger in small minority of AD patients, e.g. 10–30% of those with moderate to severe, refractory AD
- Common allergens: egg > milk, peanuts/tree nuts, (shell)fish, soy, wheat
- Detection of allergen-specific IgE (via blood and skin prick tests) does not necessarily mean that allergy is triggering the patient’s AD
Variantes
- Autoimmune variant of Atopic Dermatitis
Diagnóstico diferencial
- Dermatite seborreica nos bebés pequeninos até aos 2 meses
- Tinea incognita pela aplicação do dermocorticoide
- Escabiose
- Micose Fungoide (nos adultos)
- Psoríase
- Dermatite de contacto alérgica airborne
Complicações de eczema atópico
- Innate immunity is compromised in atopic dermatitis
- Cutaneous infections
- S. aureus
- Impetigo and impetiginisation (may also be from Strep pyogenes)
- S. aureus superantigens may exacerbate eczema
- Eczema herpeticum or Kaposi-Juliusberg Varioliform Pustulosis/Eruption
- Etymology: previously thought to be related with smallpox vaccination
- HSV-1 and -2, vaccinia, coxsackie A
- Clinical presentation
- Monomorphic, punched-out erosions with hemorrhagic crusting
- vesicles may not be evident
- fever, malaise, lymphadenopathy
- Complications: superinfection, herpetic keratoconjunctivitis and meningoencephalitis
- associated with JAK inhibitors and tacrolimus - never use in the context of an active lesion of herpes
- Moluscum contagiosum
- HPV-induced warts
- Fungal infections (dermatophytes)
- Contrary to popular belief, chickenpox is not particularly serious
- Non-cutaneous complications
- Growth retardation → pode o tratamento adequadro prevenir growth retardation?
- Ophtalmologic: allergic keratoconjunctivitis, keratoconus, cataracts, retinal detachment
- Allergic contact dermatitis
- Edema is more pronounced in loose, thin tissue areas of the body, such as the face, neck and eyelids
- Aeroalergia
- Aeroalergéneos mais comuns: pó, ácaros, pólen, alergénios de origem animal, fungos
- Considerar em:
- Doentes que não respondem ao tratamento. Considerar componentes de emolientes, corticoides tópicos.
- Se recorre imediatamente quando para a medicação
- Início no adulto ou na adolescência (DCA pode mimetizar a distribuição)
- Distribuição atípica ou em localizações particulares (periocular, perioral, palmas e plantas)
- Dermatite das mãos em contexto ocupacional
- Procurar alergias alimentares (prick test e IgEs específicas) - segundo a prof pouco útil porque depois não sabemos a relevância
- Quando não fazer testes epicutaneos
- Dermatite atopica bem controlada
- Dermatite activa no dorso
- Uso de imunossupressores
- Exposição radiação UV recente
Testes epicutâneos
Quando há eczema atópico/das mãos e há um alergénio suspeito, faz se prick test, as vezes são moléculas maiores que o patch test não consegue detetar

Comorbilidades associadas
- Atopic comorbidities - Atopic March
- Asthma → pode o tratamento adequado prevenir o desenvolvimento da marcha atópica e prevenir o desenvolvimento de asma?
- Allergic rhinitis = hay fever
- Food allergy
- Alergias alimentares não são a causa do eczema atópico. São uma comorbilidade.
- 1/3 das crianças com DA moderada a grave têm alergias alimentar
- 90% das reações nas crianças são causadas por 5 alergénios: Leite de vaca, ovo, amendoim, soja, trigo
- Reatividade aos amendoins, tree nuts (frutos de casca rija, inclui nozes), marisco e peixe tendem a persistir na idade adulta. Restantes alergias tendem a resolver
- Introduzir comida com amendoins precocemente (4-6 meses) é recomendado, para reduzir o risco de alergia
- Valorizar as reações imediatas (não eczematosas), IgE medidas - urticária, angioedema, flush, prurido, TGI, TR - aí encaminhar para consulta de imunoalergologia
- Não valorizar prick tests e doseamento de IgEs → relevância difícil de valorizar
- Eles têm uma barreira defeituosa e por isso vão estar sensibilizados, i.e. têm IgEs positivas, que não quer dizer que tenham clínica.
- Eosinophilic esophagitis
- Non-atopic comorbidities
- Growth retardation
- Mecanismo: teoria: não dormem bem, não libertam hormona de crescimento
- Cardiovascular
- Coronary artery disease
- cerebrovascular accident
- heart failure
- Neuropsychiatric
- Anxiety
- Depression
- Sleep disturbance
- Autoimmune diseases
- Alopécia areata
- Malignancies: lymphoma
- Metabolic syndrome
- Diabetes mellitus tipo 2
- Obesity
- Hypertension
Critérios de diagnóstico
- Hanifin Y Rajka: 3 major e 3 minor
Major | Minor |
1. Prurido (obrigatório conceptualmente) | Achados cutâneos Xerose. Ictiose, queratose pilar ou dermatite palmo-plantar não alérgica. Pitiríase alba. Maior suscetibilidade a infeções cutâneas (S. aureus, HSV). Dermografismo branco. Prega Dennie–Morgan. Olheiras “shiners”. Quelite. Intolerância a lãs e solventes lipídicos. Eczema das mãos/pés. Eczema mamilar. Liquenificação. |
2. Morfologia e distribuição típicasLactentes: face e superfícies extensoras.Crianças/Adultos: pregas (flexural). | Achados oculares Conjuntivite recorrente. Catarata subcapsular anterior. Keratoconus. |
3. Curso crónico ou recidivante. | Achados sistémicos e história Início precoce da doença. História de atopia em familiares de 1.º grau. Aumento da IgE sérica. Sensibilidade imediata (prick tests positivos). Flare com stress emocional. Eritrodermia. |
4. História pessoal ou familiar de atopia(asma, rinite alérgica ou DA). | Alterações cutâneas relacionadas Reacção imediata tipo I ao teste cutâneo. Palidez facial / rubor diminuído. Prurido com suor. Intolerância a alguns alimentos. |
- Diepgen score
- Diagnostic criteria of the United Kingdom Working party
Scores de gravidade
Histologia
- Achados de eczema: dermatite espongiótica com eosinófilos
- 3 fases: aguda, sub-aguda e crónica
- A biópsia é mais útil para excluir diagnósticos diferenciais como micose fungoide
Prevenção
- Amamentação materna exclusiva durante os primeiros 3-4 meses de vida protege, mais tempo não confere uma proteção adicional
- Timing da introdução de alergénios protege
- Amendoins entre os 4 e 6 meses
- Suplementação de vitamina D, prebióticos, probióticos, uso de óleos de banho não têm evidência de prevenir o desenvolvimento de dermatite atópica.
Tratamento Dermatite Atópica
Generalidades
- Atitude proativa com tratamento de manutenção e de crise
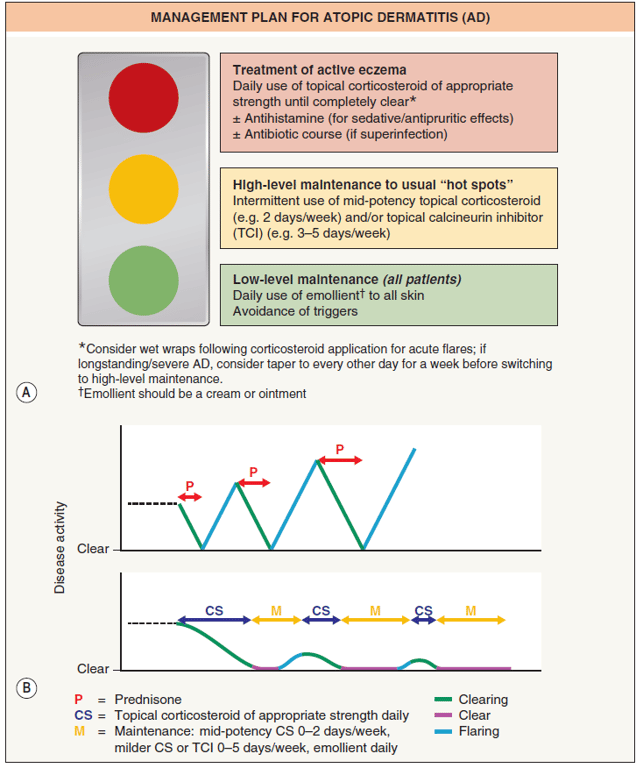
Medidas gerais / educação do doente
- Evitar triggers
- Online resources
- nationaleczema.org
- Bathing
- 1x/dia, 5-10 min, warm (not hot) water
- fragrance-free non-soap cleanser with neutral to low pH (ex. syndet)
- apply moisturizer shortly after bathing
- if corticosteroid is needed, it should be applied shortly after bathing, prior to the moisturizer (”soak and smear” technique)
- no evidence to support use of bath oils, other bath additives, acidid spring water, water softening devices
- Moisturizers
- Objective: counteract dry skin and reduce transepidermal water loss
- Helps prevent disease flares
- Mechanism
- Occlusive agents: prevent water loss (eg. petrolatum)
- Humectants: attract water
- Urea and alfa/betahydroxy acids - decrease scaling, may sting (caution in children and acutely inflamed or excoriated skin)
- 150-200g/week in children; 250-500g/week in older children/adults
- No evidence that agents with specific ratio of lipids (eg. cholesterol, fatty acids, ceramides), palmitoylethanolamide, glyrrhetinic acid and other hydrolipids are superior
- Lotions have higher water content and are not ideal for the xerosis of atopic dermatitis
- 100g/semana em criança ou 500g/sem em adulto
- SVR topialyse Baum
- Bioderma Atoderme Intensive Baume
- Aderma Exomega bálsamo
- Lipikar AP +M Baum (la Roche Posay) 400ml 22€
- Uriage Xemose Baume (é uma cera)
- CeraVe não tem bálsamo
- Na face
- Leti AT4 gel periocular 15€
- toleriane creme hidratante
- Evitar estes cremes em quem tem acne (muito oleosos)
Emolientes no mercado
- Dieta
- Não há evidência que suporte modificar a dieta, incluir probióticos, prebióticos, sinbióticos (probióticos+prébióticos)
- Se existe uma alergia confirmada (ex. ovo ou proteína do leite de vaca), alterar a dieta pode melhorar as lesões de dermatite atópica
Atenção a tratamentos homeopáticos: alguns cremes de herbanária têm corticoides, como clobetasol
Terapias tópicas convencionais
- Corticóides tópicos em crise
- Pomada é mais eficaz e não arde na fase aguda, mas por vezes doentes queixam-se que aquece e agrava os sintomas e preferem creme
- Inibidores da calcineurina
- pro-activo 2x/sem
- não fazer na fase activa porque arde
- Tacrolimus
- Pimecrolimus
- Crisaborole (PDE4 inhibitor) creme
- PDE-4 degrades cAMP, which leads to increased production of IL-10 and IL-4
- not available in Europe, price in US: 738 USD for 60g tube
- roflumilast (oral) is the european alternative
Outras terapias adjuvantes
- Antimicrobianos e antibióticos
- O objetivo é erradicação S. aureus
- Não existe evidência do uso de antibióticos ou antisséticos na dermatite atópica
- Cyteal Cutaneous Liquid
- Bleach bath + intranasal mupirocina (inconsistent results)
- Bathing in 0.005% sodium hypochlorite
- 0.5 cup of household bleach (6% sodium hypochlorite) in a 40 gallon bathtub
- 2x/sem
- Antihistamínicos
- tópicos: risco de sensibilização e dermatite de contacto alérgica sem benefício
- insufficient evidence to support the efficacy for itch in atopic dermatitis
- May be useful for sedation, could also use high dose melatonin, gabapentin
- May be useful in patients with overlapping urticaria
- Melatonin
- Pachos de chá preto
- No eczema superior (face e tronco superior), o itraconazole 2cp ao jantar pode ter benefício e o travocort também porque por vezes é a Malassezia que agrava
Agentes sistémicos convencionais
- Critérios para iniciar tratamento sistémico (euroderm)
- Scale: SCORAD >50
- Functional definition
- Social definition: unable to partipate in normal daily life activities
Corticoides
- Fast and effective but terrible long term option due to safety
- Eficácia bastante inferior a ciclosporina
- Dose - Acute flare: 0,5mg/kg/dia
Metotrexato (off label)
- Se doente não beneficiar de MTX ao fim de 3 meses, provavelmente não beneficiará de aumentar a dose
Ciclosporina (in licence)
- Fastest and most powerful when used at appropriate doses, not a great option beyond 6-12 months
- Tempo para resposta 1-2 semanas
- Recommended first line treatment for “short term use”
Micofenolato mofetil (off label)
- Slow onset, unpredictable response, allows most breakthrough flares, relatively well tolerated for long term use
Azatioprina (Off label)
- Slower onset but robust responses when dosed appropriately - efeito máximo ao fim de 3-4 meses
- Neoplasias: CEC, Non Hodgkin Lymphomas - por isso não combinar com Fototerapia
- IFN gama (off label)
- Antibióticos (off label)
- Amoxiclav 8 dias
Biológicos
- Indicações para terapeutica biológica ou JAKi - portuguese recommendations for tratment of atopic dermatitis with biologic therapy and JAK inhibitors in adult patients (Tiago Torres et al.)
- Doença moderada a grave (EASI≥16) e persistente (>3 meses)
- Se EASI<16 se:
- Localização na face, mãos ou genitais
- Prurido NRS >7
- Alterações de sono com NRS >7
- DLQI >10
Inibidores da JAK
- Discussão com o doente e decisão
- São comprimidos (dupilumab é injetável) → + conveniente por exemplo para quem viaja
- Bom para quem deseja um início de ação mais rápido
- Semi-vida curta
- Efeito mais rápido (redução prurido em 1-2 semanas, das lesões em 2-4 semanas)
- Enables faster withdrawal of medication
- Necessita de mais administrações (vs dupilumab)
- O mecanismo dos inibidores JAK é mais transversal (múltiplas vias)
- Poderá ser mais útil em doentes com fenótipo misto - eczema atópico e outras doencas ex. psoríase, alopécia areata
- Concerns over unwanted “off-target” effects
- Doentes jovens (cuidado com gravidez)
- Melhor em formas prurigo-like, eczema numular, dermatite da cabeça e pescoço, conjuntivite recorrente
- Low immunogenicity
- May improve durability of response
- Limited risk of immune-related adverse effects
- Tópicos (não estão aprovados no eczema atópico)
- Ruxolitinib (Opzelura, tópico)
- Delgocitinib (tópico)
- Sistémicos
- Upadacitinib (rinvoq) - inibidor da JAK1
- Mais eficaz
- ≥12yo ≥40kg
- >2 anos
- Abrocitinib
- ≥12yo
- Gusacitinib (antiJAK)
Baricitinib
Biológicos
- Dupilumab
- Aspetos a considerar na decisão com o doente
- Co-morbilidades atópicas
- Doentes com suscetibilidade a eczema herpeticum e H. zoster
- Doentes ≥65 anos, fatores de risco cardiovascular, história de cancro
- Crianças com ≥6 meses pode induzir modificação da doença (eczema e comorbilidades atópicas
- Efeito mais demorado que inibidores JAK (em 4 semanas)
- Mais forte que o baricitinib, mas menos que o upadacitinib (verificar)
- Mais difícil para quem viaja porque precisam de ser conservadas no frio
- Inibidores IL13
- Tralokinumab (anti IL13)
- Lebrikizumab (anti IL13)
- Nemolizumab (anti receptor IL 31)
- Pode ser usado no acute flare, short term e long term
- Rocatinlimab
- Amlitelimab
- Anticorpos anti Ox40 em investigação
- Omalizumab - off label, conflicting data
Fototerapia (off label) - likely safest long term option, hassle for patients
- Narrow band UVB (off label)
- Excimer laser (off label)
- UVA/PUVA (off label)
- UVA1
- Extracorporeal photochemotherapy (evidence 2-3)
- Não combinar com MTX ou Ciclosporina, aumenta o risco de cancro cutâneo
Tratamento da crise
- Corticoide oral
- Ciclosporina 3-5mg/kg/dia 1 mês. Colher análises com serologias e IFN
- MTX sc 25mg/sem (o oral não tem rapidez, o sc é mais rápido)
- Não combinar MTX e ciclosporina com fototerapia porque aumenta o risco de cancro cutâneo
Gravidez
Ciclosporina
Dupilumab
Pediatria
- >6 meses
- Dupilumab
- >2 anos
- Baricitinib
- (ruxolitinib - tópico)
- (delgocitinib - tópico)
- >12 anos
- Tralokinumab
- Lebrikizumab
- Upadacitinib
- Nemolizumab
- Abrocitinib
- >16 anos
- Ciclosporina