Eritema a generalizado >80% da superfície corporal.
Epidemiologia
- Estima-se 1 em 100.000
- Male to female - 2-4:1
Etiologia
- Nos adultos: divisão epidemiológica (mais comuns e menos comuns)
- Mais comuns
- Dermatite (24%)
- Atópica (9%)
- pista: aspeto húmido seroso
- Contacto (6%)
- Seborreica (4%)
- Crónica actínica (3%)
- Psoríase (20%)
- averiguar suspensão de corticoide; pista: placas em superfícies extensoras
- Drug reactions (19%)
- CTCL (8%)
- Menos comuns
- PRP - pitiríase rubra pilaris
- pista: ilhas preservadas, predominância follicular, aspeto alaranjado
- Ictiose
- Dermatoses bolhosas (geralmente pênfigo foliáceo)
- Graft vs Host disease
- Infestations (most often scabies)
- Autoimmune connective tissue diseases (acute lupus erythematosus, juvenile dermatomyositis)
- Paraneoplastic (eg. lymphoma, solid organ malignancies, timomas - TAMAS!)
- Inflammatory (eg. sarcoidosis)
- Neoplastic (eg. hypereosinophilic syndrome)
- Papuloeritrodermia de Ofuji
- “deck-chair sign” → sparing of skin folds
- CTCL as a cause must be excluded
- May have peripheral eosinophilia, lymphopenia
- Ertythrodermia in Neonates
- Most likely genetic cause → identify mutation → next generation sequencing and whole exome sequencing
- Dermatitides
- Dermatite seborreica eritrodérmica - Leiner-Moussous syndrome
- Psoriasis
- Drug-induced
- Ichthiosis
- Congenital ichthyosiform erythroderma (presents as collodian baby)
- Epidermolytic ichthyosis (presents as generalized erythyma with superimposed superficial blisters and erosions, may be misdiagnosed as SSSS or epidermolysis bullosa)
- Netherton syndrome (presents as ichthyosiform erythroderma in neonates + trichorrhexis invaginata + elevated IgE + immune defect that may lead to lifethreatning infections)
- Immunodeficiencies
- Consequences of infections
Neonates have impaired skin barrier function → higher risk of infection, hypernatremic dehydration, transcutaneous absorption of topical medications
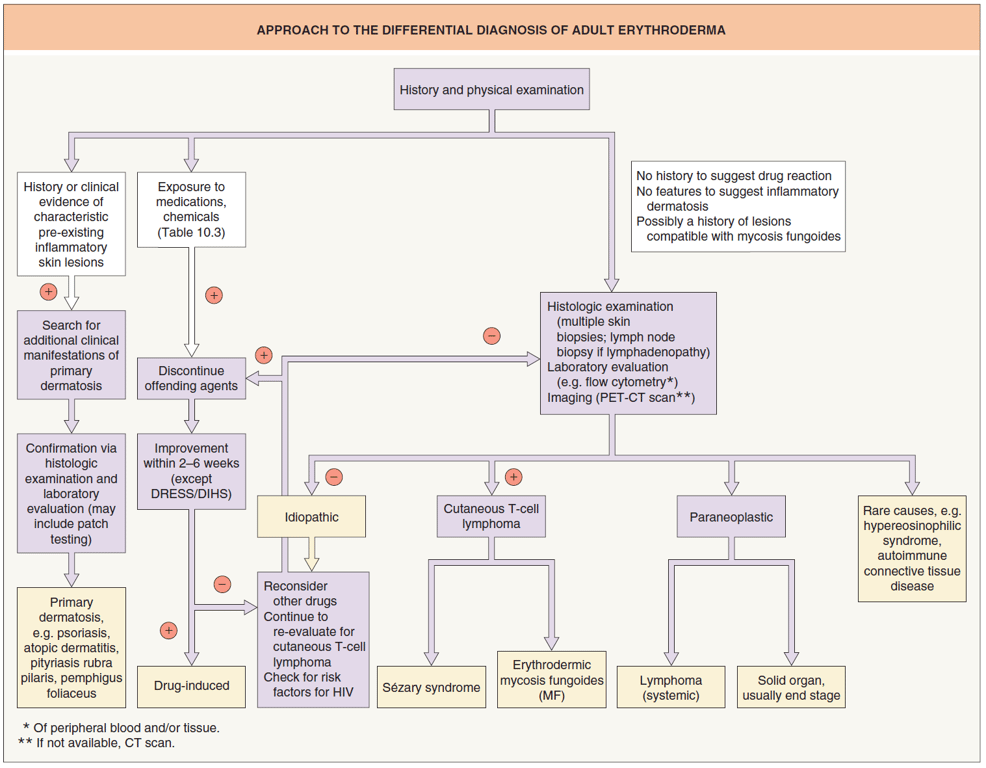
- Quando não se identifica a causa subjacente
- Eritrodermia idiopática
- AKA “red man syndrome”
- no underlying disease is detectable
- but longitudinal follow-up may detect CTCL 💀 or others (atopic dermatitis, drug induced)
- Cronic pruritic erythema + dermatopathic lymphadenopathy + extensive palmoplantar keratoderma
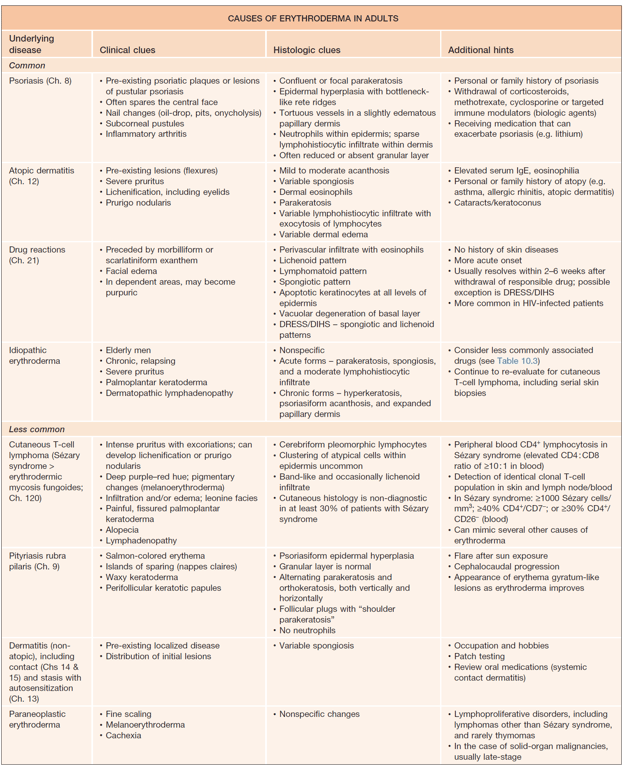
Grupo | Doença | Pistas clínicas |
Dermatose pre-existente | Psoríase | Placas de psoríase pré existentes Pústulas subcórneas Alterações ungueais (manchas de óleo, pitting, onicólise) Artrite História pessoal ou familiar de psoríase Suspenção recente de corticoide, MTX, ciclosporina ou biológico Recebeu medicamentos que podem exacerbar a psoríase |
ㅤ | Dermatite atópica | Lesões pre-existentes nas flexuras Prurido severo Liquenificação (ver pálpebras) Prurigo nodularis Elevação da IgE, eosinofilia História pessoal ou familiar de atopia Cataratas, keratoconus |
Reações medicamentosas | ㅤ | Precedido por reação morbiliforme Edema facial Em áreas dependentes Pode-se tornar purpúrico Sem história de doenças de pele preexistentes Evolução mais aguda Geralmente resolve em 2-6 semanas após suspenção da medicação |
Linfoma de células T (Sezary ou Micose fungoide) | ㅤ | Prurido intenso com escoriações Tonalidade mais eritematoviolácea Alterações pigmentares: melanoeritrodermia Infiltração e/ou edema Facies leonina Queratodermia com fissuração dolorosa palmoplantar Alopécia Linfadenopatia Linfocitose se síndrome de Sézary com deteção de população monoclonar |
Pathogenesis
- de novo genesis vs generalization of pre-existing dermatosis
- Immunosenescence in elderly may be a mechanism to idiopathic erythroderma
- Common
- + germinative keratinocytes
- + mitotic rate
- - transit time of keratinocytes through epidermis
- + scales (material normally retained by the skin), including proteins, hence chronic erythroderma leads to protein loss and hypoalbuminemia, anemia of chronic disease
Apresentação clínica
- Por definição: eritema + descamação em >80% da superfície corporal
- Eritema: rosa, vermelho, castanho avermelhado ou violáceo
- Descamação
- Descamação surge 2-6 dias depois
- Fina na dermatite atópica
- Furfurácea (”bran-like”) na dermatite seborreica
- Crostosa no pênfigo seborreico
- Exfoliativo em placas nas reações medicamentosas
- Distribuição
- Palmoplantar: pensar em pitiríase rubra pilar
- Início agudo: sugere causa medicamentosa
- Sintomas associados
- Prurido
- em 90%
- mais severo na dermatite e síndrome de Sézary
- a escoração por levar a áreas de liquenificação
- Dor cutânea
- Pensar em síndrome de Sezary
- Alterações ungueais
- Pitting: psoríase
- Horizontal ridging: pensar em dermatite atópica
- Alopecia
- Diffuse non scarring → pode acontecer nas eritrodermias crónicas
- Scarring → síndrome de Sézary, MF eritrodérmica
- Sintomas sistémicos
- Hipoalbuminémia → edema periférico
- Edema pre-tibial
- Anasarca
- Vasodilatação cutânea e perdas pela transpiração
- Taquicardia
- High output cardiac failure (specially elderly)
- Thermoregulatory disturbances (hyperthermia, hypothermia, chills)
- Compensatory hypermetabolism (to compensate loss of heat)
- → Cachexia
- Protein loss
- Hypoalbuminemia
- Anemia of chronic disease
- Peripheral lymphadenopathy
- Examination of lymph node is recommended (core or excisional biopsy)
- DDx: lymphoproliferative or reactive
- Hepatomegaly
- Splenomegaly
Complicações
- Desenvolvimento posterior de múltiplas queratoses seborreicas eruptivas
- Colonização da pele com S. aureus e infeção secundária e bacteriémia
Biópsia
- Os achados são subtis
- Só ⅔ dos doentes têm achados histológicos
- Se psoríase é óbvio
- MF eritrodérmica tem menos epidermotropismo que MF convencional
- Biópsias sequenciais múltiplas por vezes necessárias
Tratamento
- Medidas gerais
- Descontinuar toda a medicação que é desnecessária
- Lanolina e parafina para manter a humidade cutânea
- Dermocorticoides (ex. betametasona)
- Maior risco de toxicidade sistémica porque maior absorção transcutânea
- Usar sobretudo em áreas liquenificadas
- Cetoconazol no couro cabeludo
- Corrigir desequilíbrios hidroeletrolíticos
- Prevenir hipotermia
- Antibióticos se sobreinfecção
- Suporte nutricional
- Antihistamínicos para o prurido
- Tratamentos dirigidos à causa
- Psoríase: MTX, ciclosporina, acitretina, biológicos
- Evitar corticoide pelo risco de psoríase pustulosa
- Reações medicamentosas: suspender o medicamento, corticoides, IVIg
- Corticoterapia oral (EVITAR se psoríase!)
- ++ se eritrodermia idiopática ou drug-related
- Dose inicial 1-2 mg/kg/dia
- Dose de manutenção 0,5 mg/kg/dia
- Esquema de desmame para evitar rebound
- Se refratário:
- ciclosporina 5mg/kg/dia → depois reduzida para 1-3mg/kg/dia
- MTX, azatioprina, micofenolato mofetil (doses ~DA)
Texto automático para optimizar história clínica
HDA:
dermatose pré-existente?
introdução recente ou suspenção abrupta recente de medicação?
prurido (++ intenso linf)
início agudo - drug
triggers: infeção prévia, exposição solar/UV
dermatose pré-existente?
introdução recente ou suspenção abrupta recente de medicação?
prurido (++ intenso linf)
início agudo - drug
triggers: infeção prévia, exposição solar/UV
AP:
psoríase, dermatite atópica (AP/AF)
psoríase, dermatite atópica (AP/AF)
EO:
Distribuição: flexural (DA), superfícies extensoras (pso), palmas e plantas (PRP)
tonalidade do eritema
descamação (fina - DA, furfurácea - DS, crostosa - penfigo seborreico, exfoliativa em retalhos - drug)
unhas (pitting, oil-drop, onicólise - pso, horizontal ridging - DA)
liquenificação palpebral? (DA)
alopécia (cicatricial - linf)
pústulas - foliculares ou não foliculares (pso, PEAG)
dor cutânea, linfadenopatia, hepato/esplenomegália
edemas
taquicardia
temperatura
sobreinfeção
sulcos acarinos
Distribuição: flexural (DA), superfícies extensoras (pso), palmas e plantas (PRP)
tonalidade do eritema
descamação (fina - DA, furfurácea - DS, crostosa - penfigo seborreico, exfoliativa em retalhos - drug)
unhas (pitting, oil-drop, onicólise - pso, horizontal ridging - DA)
liquenificação palpebral? (DA)
alopécia (cicatricial - linf)
pústulas - foliculares ou não foliculares (pso, PEAG)
dor cutânea, linfadenopatia, hepato/esplenomegália
edemas
taquicardia
temperatura
sobreinfeção
sulcos acarinos
AN:
IgE, eosinofilia, albumina, anemia
esfregaço de sangue periferico
bacteriémia?
IgE, eosinofilia, albumina, anemia
esfregaço de sangue periferico
bacteriémia?
DDx
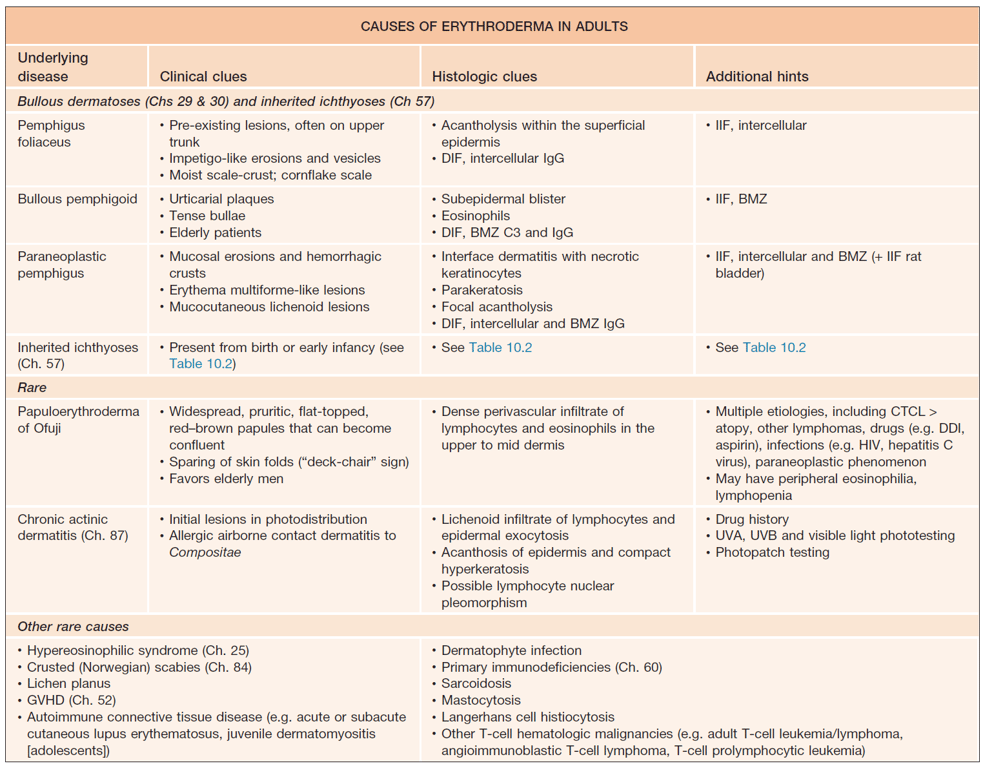
- Mais comuns: Dermatite, Psoríase, Drug reactions, CTCL
- Menos comuns: PRP, Ictiose, Dermatoses bolhosas (geralmente pênfigo foliáceo), Graft vs Host disease, Infestations (most often scabies), Autoimmune connective tissue diseases (acute lupus erythematosus, juvenile dermatomyositis), Paraneoplastic (eg. lymphoma, solid organ malignancies), Inflammatory (eg. sarcoidosis), Neoplastic (eg. hypereosinophilic syndrome), Papuloeritrodermia de Ofuji