Definição, etiologia, biologia
Transformação maligna de queratinócitos do estrato espinhoso da epiderme
- Pode surgir quer na epiderme folicular quer na interfolicular (≠ CBC)
Mecanismos genéticos
- Radiação UV induz dímeros de timina (UVB signature)
- High mutation burden → boa resposta a imunoterapia
- Genes mais associados: TP53, CDKN2A, NOTCH1 e NOTCH2
Fatores de risco intrínsecos
- Idade
- Fototipo
- Género
- Genetic syndromes associated with SCC
- Lynch syndrome > Muir-Torre (keratoacanthomas)
- Dyskeratosis, linear type
- Keratitis, ichthyosis, deafness (KID) syndrome
- Werner’s syndrome (adult progeria)
- Chronic mucocutaneous candidiasis
Fatores de risco extrínsecos
- Radiação UV (mais significativo)
- Solários!!!
- Radiação ionizante
- Ocupacional: pilotos
- Exposição a carcinogeneos
- Tabaco
- Alcatrão, carvão, arsénio, hidrocarbonetos policíclicos aromáticos)
- Úlceras crónicas (úlcera de Marjolin)
- Imunossupressão (HIV, transplante, leucemias, medicação imunossupressora, quimioterapia)
- Também aumenta risco de CBC, mas aumenta mais o risco de CEC → CEC:CBC = 3.6:1
- Infecção por HPV oncogênicos (16, 18, 31, 33)
- Lesões pré cancerosas
- Queratoses Actínicas (marcador de risco, field cancerization)
- Queilite actínica, Leucoplasia, Radiodermite crónica, Poroqueratose
- Cicatrizes de queimadura antiga (também podem dar sarcomas)
- Medicamentos
- Inibidores da BRAF (ex vemurafenib, dabrafenib, encorafenib)
- Induzem proliferação de queratinócitos por ativação paradoxal da via MAPK
- Fotossensibilizantes: tiazidas, AINEs, quinolonas, tetraciclinas
- Imunossupressores clássicos
Epidemiologia
Epidemiologia: Non-Melanoma Skin Cancers são a malignidade mais comum no ser humano
ㅤ | CBC | CEC |
Mais frequente | 1º | 2º |
Risco de um caucasiano desenvolver na vida | 30% | 9-14% (men); 4-9% (women) |
Rácio homens:mulheres | 1,3-1,6:1 | 2:1 |
Incidência | 285-405 per 100,000 person-years | 77-86 per 100,000 person-years Proporção 2-4 CBCs : 1 CEC |
Variação incidência 1990 → 2021 | +291,85% | +322,77% |
Idade | 14x mais risco se >75 anos relativamente a 30-44 anos | 300x mais risco se >80 anos comparativamente com 30-44 anos |
Risco UV: Latitude: risco relativo de regiões com alta exposição UV vs. baixa | 1,3 | 2,05 |
Evolução
- Mais rápida, mais agressiva agressividade e metastização mais frequente que o basalioma
Apresentação clínica
- Apresentação clássica: úlcera não dolorosa que não cicatriza
- Placa eritematosa queratósica
- Também pode ser nodular ou papilomatosa
- Úlcera tipicamente vermelha com bordos evertidos
- Pavimento da úlcera com tecido de granulação sangrante
- Se bem diferenciado:
- hiperqueratósico e verrucoso
- Se pouco diferenciado: vermelho carnudo não queratósico
- DDx com melanoma amelanótico, metástases cutâneas, Merkel
- Fundo de pele fotodanificada
- Pele envolvente inflamada e endurecida
- Localização:
- em áreas foto danificadas
- Face e pescoço
- Lábio inferior
- Progressão de queilite actínica ou leucoplasia
- Resultado de tabaco, higiene oral pobre, herpes recidivante
- Orelhas
- Dorso das mãos
- Peito e dorso
- Extremidades
- Genitais
- HPV (++16)
- Progressão de liquen escleroso, balanite crónica
- Circuncisão protetor
Formas clínicas
Carcinoma VerrucosoQueratoacantomaComplicações
Hipercalcemia por PTHrP
Abordagem
- soro
- Fosavance
- Tratar tumor (RT e cemiplimab por ex)
Diagnóstico Diferencial
- CBC
- Fibroxantoma
- Carcinoma neuroendócrino
- Melanoma Amelanótico
- Merkel
- Tumores anexiais
- Prurigo nodularis
- Verruga
- Queratose seborreica inflamada
- Queratose actínica
- CEC in situ
Dermatoscopia - focally scaly/keratotic and rough
- Todos (QA, Bowen, CEC)
- Rosettes - apenas com Luz polarizada
- Follicular openings filled with white-yellow keratotic plugs
- Com luz polarizada perde-se a noção dos bordos porque a luz polarizada não vê o stratum corneum, só vê os foliculos
- Descrição visual
- Estruturas brancas em padrão de trevo de quatro folhas (rosetas), centradas em abertura folicular, visíveis à dermatoscopia polarizada.
- 4 pontos dentro de uma abertura foliculares em cruz
- 4 leaf clover pattern around hair follicle
- 4 pontos brancos juntos
- Nas QAs, mas tambem nos CECs e Bowen porque é queratinocitaria
- Crisálidas - linhas brancas brilhantes
- Correspondem a fibrose dérmica, colagénio alinhado
- Queratose actínica
- Padrão em morangos “strawberry” (só na face)
- Pink-red network surrounding the hair follicles
- Background erythema between follicles (pseudo network - just on the face)
- “Rotten strawberry” - pigmented actinic keratosis com castanho - DDx com lentinho maligno (mais irregular, obliteration of follicular openings, rim of hyperpigmentation, rhomboidal structures)
- Fine white yellowish scales
- Indicam queratinização
- Fine wavy vessels surrounding hair follicles
- Nas queratose actinica Bowenoide pode-se ver vasos glomerulares homogeneamente distribuídos (e não focalmente como no Bowen)
- Bowen
- Glomerular vessels - focally present at periphery
- Quando a lesão é mais plana e veem se os vasos de cima. Por isso vê se mais no Bowen que se vê de cima e não tem corpo e relevo para ser ver de lado senão seriam hairpin
- Brown dots/globules aligned in a linear fashion at the periphery (may look like melanoma) - mais no Bowen (também no CEC)
- Scales of varying thickness
- CEC
- Hairpin vessels - usually with a white halo
- Porque a lesão é elevada e as papilas estão alongadas e os vasos veem se de lado - também vemos nas verrugas seborreicas e vulgares. Menos no Bowen porque não é elevado
- White circles
- Due to keratin-filled adnexal openings (usually follicular infundibula) surrounded by acanthotic/keratinizing epithelium.
- “target-like” structures around hair follicles
- Histologic correlates to keratin pearls
- Sobretudo em CECs bem diferenciados. CECs mal diferenciados perdem a queratinização - à medida que fica menos diferenciado perde queratina
- Círculos que são folículos pilosos dilatados
- Irregular linear vessels
Outras técnicas de diagnóstico
- Microscopia confocal
- OCT
Histologia
- Queratinócitos disqueratósicos (aparência citológica atípica) com arranjo desorganizado
- Disqueratósicos
- Aparência citológica indistinguível QA-Bowen-CEC
- Polygonal cells with atypical nuclei
- Citoplasma
- Mais eosinófilo que CBC
- “Monster” cells
- Vacuolizado
- Atipia nuclear
- Grandes e hipercromáticos
- Pleomorfismo
- Mitoses em níveis suprabasais
- Crowding
- Desarranjo arquitetural
- QA
- Localizados na camada basal
- Pode protudir na derme papilar, sem a invadir
- Não ocupa toda a espessura da epiderme
- Paraqueratose focal
- Parakeratosis: Retention of nuclei in the stratum corneum
- Colunas de paraqueratose alternada com ortoqueratose na zona do epitelio infundibular dos foliculos pilosos que está preservado
- A epiderme também mostra acantose irregular
- Não atinge os anexos
- Exceto a variante proliferativa, que tem prolongamentos que se insinuam na derme e que pode envolver os anexos → se isso acontecer pode não responder tão bem a terapêuticas destrutivas, é melhor excisar
- Variantes histológicas de QA
- Hipertrófica - lesão volumosa, hiperqueratósica, “para fora”
- Proliferativa - forma prolongamentos da basal (”para dentro”) que fazem protusão na derme (sem a invadir) e circundam os anexos
- Bowenoide - ocupa toda a espessura da epiderme focalmente
- Outros: hipertrófica, atrófica, acantolítica, pigmentada (pode estar associada a incontinencia pigmentada em que o pigmento passa para a derme)
- Bowen
- Toda a espessura da epiderme
- Anormalidades da maturação e perda da polaridade
- Não ultrapassa a membrana basal - “eyeliner”
- sugere que provém de suprabasilar queratinocytes - euroderm
- normal basal cell keratinocytes
- Paraqueratose confluente
- Possível formação de cornos
- Pode envolver anexos
- CEC invasivo
- Diferenciação variável: bem ou mal diferenciado
- Bem diferenciado: muito queratinizante, quanto mais diferenciado mais queratinização e menos atipia
- Keratin pearls (also called epithelial nests): deposits of keratin that are surrounded by concentric layers of atypical keratinocytes
- Moderada: queratinização evidente mas não em toda a lesão
- Indiferenciado: histologicamente não se percebe o que é, só com imunohistoquímica (marcador vascular, músculo liso, melanocítico, queratina, CD10 para os fibroxantoma atípicos e sarcomas dérmicos pleomórficos que são diagnósticos de exclusão)
- Ulceração ocasional da epiderme
- Subtipos histológicos
- Baixo risco
- CEC de células claras?
- CEC sarcomatoide
- Descontinuidade com a epiderme
- DDx
- sarcoma e melanoma difícil
- Imunohistoquímica ajuda
- Carcinoma linfoepitelioma like?
- CEC pseudovascular?
- CEC com células gigantes osteoclast-like?
- Alto risco
- Desmoplásico
- Células tumurais com diferenciação queratinizante formando trabeculas mais ou menos ramificadas
- Estroma abundante desmoplásico que ocupa >30% do tumor
- Metaplásico (células fusiformes)
- Acantolítico (adenoide)
- Pode ter fenónomes de acantólise → CEC acantolítico
- Pode ter um aspeto pseudovascular ou pseudolumen glandular (acantólise no seu interior dos cordões de células de carcinoma invasivo forma um pseudolúmen). Observam-se células acantolíticas que ajuda a perceber
- Por isso também se chama “adenoide” ou pseudoglandular
- DDx angiosarcoma
- Adenoescamoso ou mucoepidermoide
- Existem estruturas tubulares produtoras de mucina (mucicarmina e azul alcian positivo)
- Produção de mucina
- DDx: metástase de carcinoma mucoepidermoide salivar e CEC pseudo-glandular acantolítico
- Recurrência locorregional e mortalidade ~50%
- Fatores histológicos relevantes para o estadiamento:
- Espessura
- Invasão perineural
- Grau de diferenciação
- Margens
- Tipo desmoplásico
- Invasão das margens laterais e profunda
- Type of specimen
- Punch
- Shave
- Excisional
- Histologic subtype
- Common
- Keratoacanthoma
- Acantholytic
- Spindle cell SCC
- Verrucous
- Adenosquamous
- Clear cell SCC
- Desmoplastic
- Degree of differentiation
- Well differentiated
- Moderately differentiated
- Poorly differentiated
- Tumor histologic thickness …mm (measured from the granular layer of adjacent normal epidermis to the base of the tumor)
- Invasion beyond subcutaneous fat (Yes/No)
- Perineural invasion (Yes/No)
- Lymphatic/vascular invasion
- Complete excision (Yes/No)
- Minimum lateral margin …mm
- Minimum deep margin …mm
- Todos
- Fotoenvelhecimento da pele
- Elastose actínica: degeneration of elastic fibers. They become loose and bluish in color.
- Dermatoheliose = atrofia da epiderme + elastose actínica + alguma pigmentação
- QueratoacantomaCarcinoma Verrucoso
Informação a incluir no relatório histológico
- Imunohistoquímica
- BerEP4 negativo (no CBC e muitos anexiais do folículo piloso positivo)
- EMA positivo (no CBC negativo)
- p16 positivo se associado a HPV
- Pedir se na zona genital
- Também positivo no Spitz
- p40 - marcador queratinocítico com diferenciação pavimentosa (CEC, CBC e alguns anexiais)
- p53 → associadas a dano actínico (UV-signature mutations)
- DDx com CBC
- O CBC só toca na epiderme, o CEC substuitui-a
- O CEC pode estar em continuação com QA
- A cornificação do CBC ocorre de forma abrupta a seguir as celular basaloides, no CEC há uma continuidade das células com citoplasma mais abundante com atipia a circundar os focos de queratinização
- CBC com menos citoplasma, pleomorfismo menos acentuado, paliçada periférica, pode ter fendas de retração
Abordagem
Pérola clínica: A idade não é um bom argumento para não tratar. A cinética tumoral é geralmente mais rápida que a degradação da pessoa. A consequência de não tratar será uma lesão maior e mais difícil passado uns meses com maior impacto social e no conforto.
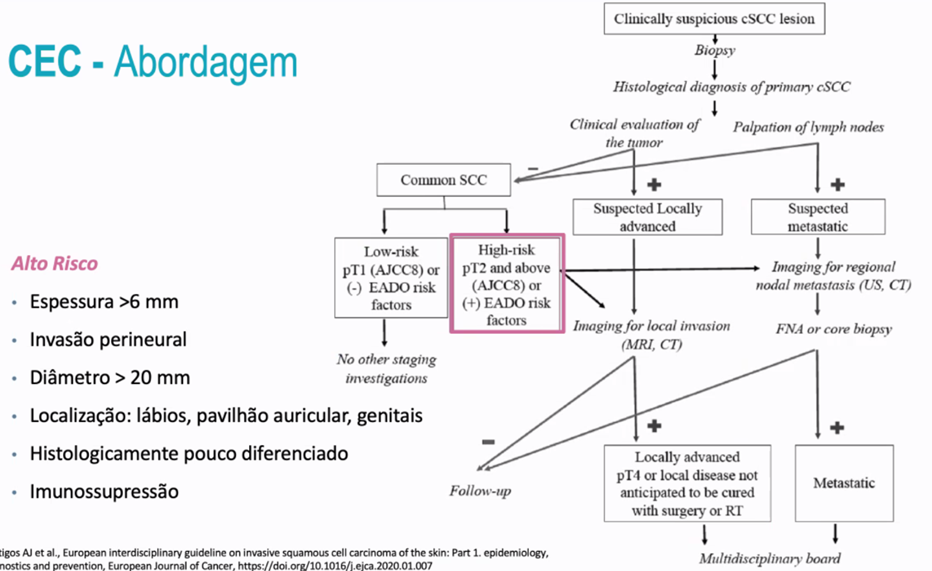
Classificação quanto à extensão (guidelines EADO)
- CEC in situ (Morbus Bowen)
- CEC invasivo
- CEC primário cutâneo
- Baixo risco
- Alto risco
- CEC avançado
- Localmente avançado
- Not amenable to either surgery or radiotherapy with reasonable hope for cure
- Corresponde a T3/T4 unresectable (AJCC)
- Metastático
- Inclui metástases em trânsito, metástases ganglionares, metástases à distância
Carcinoma Espinho Celular | Critérios de Alto Risco |
Critérios Clínicos | Diâmetro >2cm Localização: lábios, pavilhão auricular, pálpebras, região temporal, genitais Tumor recorrente Bordo mal definido, crescimento rápido |
Critérios histológicos | Espessura >6mm ou invasão para além da derme Histologicamente pouco diferenciado Subtipo: Desmoplásico, Metaplásico, Acantolítico, Adenoescamoso Invasão perineural microscópica, sintomática ou radiológica Erosão óssea |
Critérios relacionados com o doente | Imunocomprometido |
Tratamento pela classificação
- Se baixo risco clínico e sem adenopatias palpáveis fazer cirurgia convencional com margens de segurança
- Margens de 5mm (grupo europeu)
- EADO: 4 a 6mm dependendo do risco
- Segundo guidelines EADO margem de 4mm dá 95-97% de cura mas como o diâmetro é só um dos fatores da agressividade do tumor recomenda 4 a 6mm para ponderar outros fatores
- Profundidade da excisão: plano gordura. Incluir a galea no couro cabeludo.
- Se margens positivas, repetir excisão
- Registar o diâmetro da lesão, que é importante para o prognóstico
- Sem necessidade de imagem nos CECs de baixo risco
- Se adenopatia fazer Fine Needle Aspiration ou Ultrasoung guided core biopsy palpável
- Curetagem e eletro (2 ciclos)
- Criocirurgia
- Laser
- Terapia fotodinâmica
- Exceção: podem ser usados se cirurgia for impossível, mas depois seguir o doente
Terapias tópicas destrutivas - EVITAR porque pode levar a cirurgia em condições ainda piores
- Se for de Alto risco:
- Se tiver características de alto risco
- Espessura >6mm
- Invasão perineural e de estruturas para lá da derme
- Diâmetro >20mm
- Localização: lábios, pavilhão auricular, pálpebras, genitais
- Histologicamente pouco diferenciado
- Imunossupressão
- Recorrente
- É preciso fazer imagem: Ecografia>RMN; TC ou PET-CT
- Fazer excisão com margens alargadas
- Margens de 6 a 10 mm (EADO)
- Se localização no couro cabeludo é preciso incluir a Galea
- Se suspeita de CEC localmente avançado
- Pedir TC (suspeita de invasão de osso) ou RMN (suspeita de invasão de tecidos moles)
- Se confirmado CEC localmente avançado, pedir mais exames para excluir metástases à distância
- Tratamento: imunoterapia (anti-PD1: cemiplimab ou pembrolizumab [não está aprovado em PT]) em 1a linha, ou antiEGFR (cetuximab, geralmente em combinação com QT ou RT) em 2a linha se progressão sob anti-PD1
- Cemiplimab 3 infusions 3 weeks apart
- Alternativas em segunda linha: ipi/nivo, cetuximab+cemiplimab, combinação com RT?
- Quando parar o tratamento? É controverso. Na Áustria até remissão completa e depois mais pelo menos 6 meses e discute-se com o doente
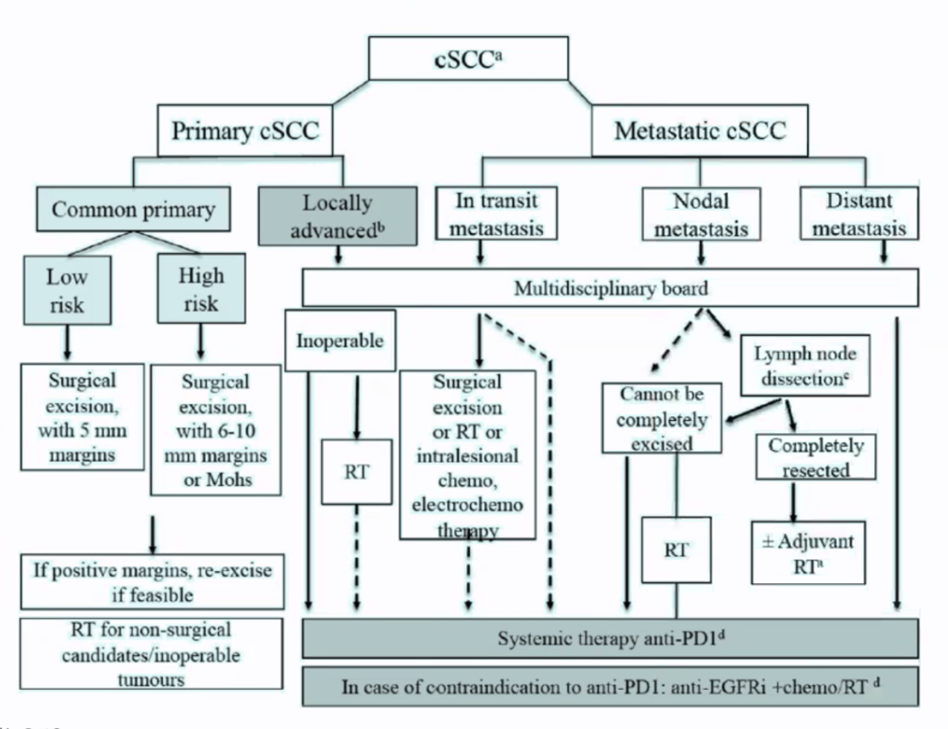
Outros tratamentos
Biópsia de gânglio sentinela
- Não está recomendado neste momento porque não há evidência sobre o impacto no prognóstico e características dos doentes que podem beneficiar
Metástases ganglionares
- Considerar dissecção ganglionar terapêutica
- Dissecção ganglionar eletiva/profilática não está recomendado
Cirurgia micrográfica de Mohs
Imunoterapia: inibidores do checkpoint imunitário
- Conceito: CEC é conduzido pela radiação UV por isso tem muitas mutações. Proteínas mutadas podem formar neoantigénios que são reconhecidos pelo sistema imunitário
- CEC é dos tumores com carga mutacional mais alta (maior que melanoma), por isso boa resposta a imunoterapia
- Cemiplimab 350mg a cada 3 semanas
- 50% de resposta com resposta duradoura
- Mecanismo: anticorpo inibidor do PD1
- Aprovado pela FDA, EMA e infarmed
- Pembrolizumab
- Não está aprovado para CEC na Europa (apenas FDA)
Radioterapia
- Formas: external beam ou braquiterapia
- Indicações
- Definitiva (alternativa à cirurgia) - tumores inoperáveis, difíceis ou se o doente não consentir à cirurgia
- Recommended doses up to 60 Gy in fractions of 2-3 Gy depending on size and location
- Paliativa
- Adjuvante
- Indicações
- Excisão com margens positivas em que repetir a excisão não é possível
- CEC com metástases ganglionares ou extensão extracapsular
- Neoadjuvante dificulta cirurgia? Porque tem efeito secundário: dermatite aguda induzida pela radiação, geralmente erosiva; despigmentação, telangiectasias
- Possible complications: acute radiation induced dermatitis, chronic depigmentation or telangiectasia
Anti EGFR
- Cetuximab (anti EGFR)
- Efeitos secundários
- Erupção papulopustular / acneiforme nas primeiras 1-2 semanas
- Xerose, prurido
- Alterações nas mãos / unhas
Combinações
- Cetuximab + Quimioterapia (platinum based ex cisplatina) CEC avançado metastático
- A maioria dos doentes com CEC são idosos com muitas comorbilidades. Por isso, geralmente a quimioterapia não é um bom fit. Mas num doente jovem é uma possibilidade.
- Cetuximab + radioterapia para CEC localmente avançado
- Cetuximab é radiossensibilizador
- Cetuximab + Pembrolizumab
Eletroquimioterapia
- Injeção intravenosa de agente citotóxico (ex. bleomicina ou cisplatina) seguido de inserção de elétrodo na massa tumoral e aplicação de pulso
No Futuro:
- Tratamento neo-adjuvante com antiPD1 antes da cirurgia? (ESDO/EADO)
- Cemiplimab intralesional
Follow Up
Classificação | Frequência do follow up | Exames a pedir |
Baixo risco | A cada 6-12 meses durante 5 anos | |
Alto risco | A cada 3-6 meses nos primeiros 2 anos Depois a cada 6-12 meses até aos 5 anos Depois anualmente | Considerar eco ganglionar dependendo da situação |
Avançado | A cada 3 meses nos primeiros 5 anos Depois a cada 6-12 meses | Ecografia ganglionar a cada 3-6 meses nos primeiros 5 anos, depois a cada 6-12 meses TC/RMN a cada 3-6 meses nos primeiros 3 anos e depois dependendo dos sintomas |
Imunossupressão | A cada 3-6 meses durante toda a vida |
- Recidiva local
- Palpação das cadeias ganglionares
- Pesquisa de metástases em trânsito
- Estudos imagiológicos – apenas em caso de suspeita clínica
- Detecção precoce de outras lesões no restante tegumento
- Aconselhamento sobre medidas de estilo de vida
- Retinoides, nicotinamida e AINEs baixam o risco de CECs mas sem evidência para recomendar
- Considerar baixar dose de imunossupressor se aplicável
- Passar de inibidores da calcineurina (ciclosporina, tacrolimus, pimecrolimus) para inibidores mTOR (sirolimus)
- Passar de azatioprina para micofenolato de mofetil
- Prevenção
- Niacinamida 500mg bid em doentes com antecedentes prévios de CBC ou CEC - evidência C nas guidelines EADO/ESDO
- Recomendar por exemplo em doente com Xeroderma Pigmentoso, Albinismo
- Acitretina antigamente era usada como quimioprofilaxia do CEC, mas já não é usado pelos efeitos secundários hepáticos
Prognóstico
- Risco de metastização baixo – 5%
- Sobrevida 10 anos com metastização ganglionar < 20%
- Sobrevida 10 anos com metastização sistémica < 10%
- Risco de outro CEC – 10 a 30%
- Comportamento mais agressivo se: Pavilhão auricular, Lábios, Mucosas: vulva, pénis; Sobre cicatriz, Imunodeprimidos
Mohs | Não-Mohs | |
CEC primário todos os sítios exceto lábios e pavilhão auricular | 96,9% | 92,1% |
CEC primário lábio | 97,7% | 89,5% |
CEC primário pavilhão auricular | 94,7% | 81,3% |
CEC recorrente | 90,9% | 77,7% |